Consideraciones anatómicas
El abdomen es una gran cavidad en cuyo interior y en distintos planos, se ubican un gran número de vísceras de desigual consistencia y cuyas paredes están constituidas, con excepción del raquis, por músculos, aponeurosis y un revestimiento celular y cutáneo. Como la pared abdominal anterior es fácilmente depresible y de poco espesor, la mano que palpa no solo la explora sin dificultad, sino que a través de ella puede alcanzar las vísceras subyacentes. El perfil de la pared anterior del abdomen se ha comparado con una S itálica; deprimida en el epigastrio y ligeramente saliente en hipogastrio. Se describen como accidentes de importancia: el ombligo, localizado en la parte media, que es una depresión más o menos profunda, según sea mayor o menor la infiltración adiposa del tejido celular subcutáneo; a ambos lados de la línea media vertical se ve la prominencia de mbos músculos rectos del abdomen y hacia abajo, sirviendo de límite inferior a esta pared anterior, las arcadas inguinales, que se extienden de una a otra espina ilíaca anterosuperior, pero que siguen un trayecto descendente para encontrarse una con otra en el borde superior del pubis. Por dentro, la cavidad abdominal está limitada hacia arriba por ambas cúpulas diafragmáticas, que la separan del tórax y hacia abajo, por el estrecho superior de la pelvis, que la continúa con la cavidad pelviana. Los límites internos no se corresponden con los externos, pues por encima siguen el reborde costal, desde la base del apéndice xifoides hasta la 7ma. vértebra dorsal (línea tóraco-abdominal) y por debajo los límites corren desde la 4ta. vértebra lumbar, por ambas crestas ilíacas y arcadas inguinales (línea abdómino-pélvica). Desde el punto de vista clínico esta división de abdomen y pelvis es artificial; se denomina más exactamente como cavidad abdómino-pelviana. Así comprendida esta cavidad es de forma ovoidea, con un polo superior mayor diafragmático y el menor inferior o pélvico. Desde el punto de vista clínico-topográfico, la superficie de la pared anterior del abdomen se divide de la siguiente manera: se trazan dos líneas ascendentes, que parten del extremo externo de las ramas horizontales del pubis y alcanzan las extremidades anteriores de las décimas costillas. Se traza otra línea que une la décima costilla derecha con su homónima del lado izquierdo y otra línea paralela a la anterior que une ambas espinas ilíacas anterosuperiores. Así queda dividida la superficie anterior del abdomen en 9 regiones que reciben los siguientes nombres: una media superior, región epigástrica; dos superiores laterales, hipocondrio derecho e izquierdo; una media central, región umbilical y dos medias laterales, flanco derecho e izquierdo y una zona media e inferior, el hipogastrio y dos regiones laterales inferiores, fosas ilíacas, derecha e izquierda, respectivamente.

La literatura anglosajona expone una división más sencilla de la superficie de la pared anterior del abdomen. Se traza una línea vertical que pasando por el ombligo se inicia en el apéndice xifoides y termina en la sínfisis del pubis y se traza otra línea que cruza transversalmente el ombligo; así queda dividida esta superficie en 4 cuadrantes; dos superiores: derecho e izquierdo y dos inferiores: derecho e izquierdo respectivamente .
División por cuadrantes de la pared anterior del
abdomen, según la literatura anglosajona.

La superficie de la pared posterior del abdomen se divide de la siguiente manera: se traza una línea vertical al nivel de las apófisis espinosas vertebrales y luego otras dos paralelas a la primera que van de la 12mª costilla al 1/3 posterior de la cresta ilíaca correspondiente. De esta manera, se crean dos regiones internas o renales, y otras dos externas o lumbares, o lumboabdominales, que se confunden con los flancos respectivos .
.
Proyección visceral por zonas

Epigastrio: lóbulo izquierdo del hígado; parte de la cara anterior del estómago con la porción del cuerpo, antro y píloro; epiplón gastrohepático con la arteria hepática, vena porta, conductos colédoco y cístico; segunda y tercera porción del duodeno; cabeza y cuerpo del páncreas, arteria mesentérica superior, plexo solar y columna vertebral, con aorta, vena cava inferior y el conducto torácico. Hipocondrio derecho: lóbulo derecho del hígado; fondo de la vesícula biliar; ángulo hepático y parte del colon transverso; extremidad superior del riñón derecho y cápsula suprarrenal correspondiente. Hipocondrio izquierdo: lóbulo izquierdo del hígado; tuberosidad mayor gástrica; cardias, epiplón gastroesplénico; bazo; extremidad superior del riñón izquierdo y cápsula suprarrenal; pequeña porción del colon descendente y ángulo esplénico; asas yeyunales y cola de páncreas.
Región umbilical o mesogastrio: epiplón mayor, colon transverso, porción baja del estómago; asas delgadas con su mesenterio, aorta y cava. Flanco izquierdo: parte del intestino delgado y colon izquierdo. Flanco derecho: parte del intestino delgado y colon derecho. Hipogastrio: epiplón mayor; parte del intestino delgado; vejiga y porción terminal de ambos uréteres; así como el útero en la mujer. Fosa ilíaca derecha: ciego y apéndice; asas delgadas; genitales en la mujer; uréter; vasos ilíacos. Fosa ilíaca izquierda: sigmoides, porción baja del colon descendente; asas delgadas, vasos ilíacos, músculo psoas y genitales internos en la mujer.
La técnica del examen físico del abdomen está en relación con los síntomas que aqueje y de la sospecha del proceso patológico que se supone tenga el paciente; para ello se efectuará la semiotecnia, es decir, los métodos y maniobras utilizadas en la inspección, palpación, percusión y auscultación del abdomen. Se abordará pues el examen de los pacientes electivos, la evolución de los hallazgos patológicos y se efectuarán más consideraciones sobre el examen físico del abdomen agudo, tan importante en cirugía de urgencia.
Examen físico Inspección


Debe efectuarse con buena iluminación; la fuente, de luz natural de preferencia, artificial o difusa si es posible, en caso contrario, ha de estar colocada a espaldas del examinador. El paciente se examinará primero en decúbito supino, después puesto de pie y en alguna que otra oportunidad, en posición sentado o posiciones especiales. La inspección se realizará no solo mientras que el paciente guarda una actitud pasiva, sino también, al efectuar éste movimientos que determinan la contractura de la musculatura abdominal y practicando la maniobra de Valsalva. La observación detenida de la superficie del abdomen puede mostrar la presencia de abombamientos, expresión de un tumor o visceromegalia intraabdominal. El ombligo normal está ligeramente retraído, su eversión puede ser signo de ascitis, distensión abdominal o de una hernia a ese nivel. Es importante determinar la presencia de venas dilatadas o distendidas y de los movimientos respiratorios de la pared abdominal, así como también la presencia, carácter y localización de las cicatrices abdominales. La hernia incisional y la diastasis de los músculos rectos se hacen ostensibles cuando se le invita al paciente a levantar la cabeza o incrementar la presión intraabdominal (pujar).
Palpación


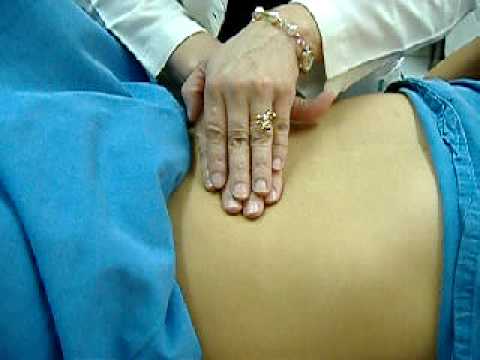
Durante la palpación se necesita la cooperación del paciente, además de una adecuada relajación. El enfermo adoptará el decúbito dorsal, aunque en ocasiones será necesario examinarlo en otras posiciones, como el decúbito lateral, ventral, de pie y otras especiales si fuera necesario. El médico debe colocarse a la derecha del paciente, sentado a una altura apropiada a la cama o camilla, de pie si el paciente adopta esta posición. Sus brazos y antebrazos deben formar un ángulo obtuso. Las manos del examinador deben tener una temperatura apropiada y actuar con delicadeza para ganar la confianza del paciente. Primero se prueba el tono de los músculos rectos mediante una presión gentil con la palma de la mano descansando sobre la pared abdominal. Si los músculos rectos están resistentes y hay duda sobre su contracción voluntaria, la palma de la mano se presiona suavemente mientras el paciente realiza una respiración profunda con la boca abierta; con lo que el espasmo voluntario y la rigidez de la pared abdominal desaparecen durante la expiración. A continuación se palpa la pared abdominal en busca de abombamiento y masas tumorales, que se hacen más evidentes cuando el paciente hace un esfuerzo al levantar los pies o la cabeza (maniobra de Bouchacour). Se exploran además, la piel, el tejido celular subcutáneo y los músculos, en busca de lesiones tumorales en estas estructuras. Se examinan igualmente los orificios naturales y las posibles cicatrices, en busca de soluciones de continuidad de la pared abdominal, especialmente debe palparse el ombligo, los orificios inguinales, crurales y la línea media abdominal. Se palpan los orificios recogiendo sus caracteres y se invita a toser o pujar al paciente para evidenciar la posible salida de vísceras a través de los orificios herniarios.


Durante la palpación se necesita la cooperación del paciente, además de una adecuada relajación. El enfermo adoptará el decúbito dorsal, aunque en ocasiones será necesario examinarlo en otras posiciones, como el decúbito lateral, ventral, de pie y otras especiales si fuera necesario. El médico debe colocarse a la derecha del paciente, sentado a una altura apropiada a la cama o camilla, de pie si el paciente adopta esta posición. Sus brazos y antebrazos deben formar un ángulo obtuso. Las manos del examinador deben tener una temperatura apropiada y actuar con delicadeza para ganar la confianza del paciente. Primero se prueba el tono de los músculos rectos mediante una presión gentil con la palma de la mano descansando sobre la pared abdominal. Si los músculos rectos están resistentes y hay duda sobre su contracción voluntaria, la palma de la mano se presiona suavemente mientras el paciente realiza una respiración profunda con la boca abierta; con lo que el espasmo voluntario y la rigidez de la pared abdominal desaparecen durante la expiración. A continuación se palpa la pared abdominal en busca de abombamiento y masas tumorales, que se hacen más evidentes cuando el paciente hace un esfuerzo al levantar los pies o la cabeza (maniobra de Bouchacour). Se exploran además, la piel, el tejido celular subcutáneo y los músculos, en busca de lesiones tumorales en estas estructuras. Se examinan igualmente los orificios naturales y las posibles cicatrices, en busca de soluciones de continuidad de la pared abdominal, especialmente debe palparse el ombligo, los orificios inguinales, crurales y la línea media abdominal. Se palpan los orificios recogiendo sus caracteres y se invita a toser o pujar al paciente para evidenciar la posible salida de vísceras a través de los orificios herniarios.
Percusión
 La percusión del abdomen se realiza con el enfermo acostado en decúbito supino y por excepción en otras posiciones; con ella se trata de identificar los distintos sonidos abdominales, los que dependen normalmente de la naturaleza más o menos sólida de las vísceras intraabdominales. El método que se emplea es la técnica digito-digital de Gerhordt. Se aconseja se realice con extrema suavidad, ya que los golpes de percusión difunden fácilmente en todo el abdomen. Se realiza la percusión recorriendo toda la pared abdominal y se obtendrá la información de las alteraciones encontradas como son: matidez declive, que expresa la presencia de líquido libre en la cavidad, como ascitis o sangre y timpanismo subdiafragmático, que expresa neumoperitoneo por perforación de una víscera hueca, o matidez en el hipocondrio derecho, que se corresponde con el tamaño del hígado.
La percusión del abdomen se realiza con el enfermo acostado en decúbito supino y por excepción en otras posiciones; con ella se trata de identificar los distintos sonidos abdominales, los que dependen normalmente de la naturaleza más o menos sólida de las vísceras intraabdominales. El método que se emplea es la técnica digito-digital de Gerhordt. Se aconseja se realice con extrema suavidad, ya que los golpes de percusión difunden fácilmente en todo el abdomen. Se realiza la percusión recorriendo toda la pared abdominal y se obtendrá la información de las alteraciones encontradas como son: matidez declive, que expresa la presencia de líquido libre en la cavidad, como ascitis o sangre y timpanismo subdiafragmático, que expresa neumoperitoneo por perforación de una víscera hueca, o matidez en el hipocondrio derecho, que se corresponde con el tamaño del hígado.
 La percusión del abdomen se realiza con el enfermo acostado en decúbito supino y por excepción en otras posiciones; con ella se trata de identificar los distintos sonidos abdominales, los que dependen normalmente de la naturaleza más o menos sólida de las vísceras intraabdominales. El método que se emplea es la técnica digito-digital de Gerhordt. Se aconseja se realice con extrema suavidad, ya que los golpes de percusión difunden fácilmente en todo el abdomen. Se realiza la percusión recorriendo toda la pared abdominal y se obtendrá la información de las alteraciones encontradas como son: matidez declive, que expresa la presencia de líquido libre en la cavidad, como ascitis o sangre y timpanismo subdiafragmático, que expresa neumoperitoneo por perforación de una víscera hueca, o matidez en el hipocondrio derecho, que se corresponde con el tamaño del hígado.
La percusión del abdomen se realiza con el enfermo acostado en decúbito supino y por excepción en otras posiciones; con ella se trata de identificar los distintos sonidos abdominales, los que dependen normalmente de la naturaleza más o menos sólida de las vísceras intraabdominales. El método que se emplea es la técnica digito-digital de Gerhordt. Se aconseja se realice con extrema suavidad, ya que los golpes de percusión difunden fácilmente en todo el abdomen. Se realiza la percusión recorriendo toda la pared abdominal y se obtendrá la información de las alteraciones encontradas como son: matidez declive, que expresa la presencia de líquido libre en la cavidad, como ascitis o sangre y timpanismo subdiafragmático, que expresa neumoperitoneo por perforación de una víscera hueca, o matidez en el hipocondrio derecho, que se corresponde con el tamaño del hígado. Con el paciente en decúbito supino se procede a realizar la auscultación del abdomen para identificar los ruidos hidroaéreos normales y patológicos de las asas intestinales: utilizando el estetoscopio biauricular común se pueden obtener las características estetoacústicas de estos ruidos, que son: su frecuencia, intensidad, tono y timbre. Características del examen físico de las vísceras abdominales más importantes
Hígado: habitualmente no es palpable, sin embargo, en pacientes delgados es factible percibir su borde inferior a nivel del reborde costal derecho.El procedimiento monomanual es como sigue: el médico colocado a la derecha del paciente coloca la mano paralela al reborde costal y se invita al paciente a respirar profundamente, pueden utilizarse los dedos y delimitar el borde inferior y obtener la impresión del tamaño, consistencia y superficie del hígado . Proyección de las vísceras en la pared abdominal Palpación monomanual del hígado Otro método de exploración es el siguiente: los dedos del examinador se colocan planos inmediatamente por debajo del reborde costal y se deprimen con los dedos de la otra mano. Se indica al paciente que haga una inspiración profunda y los dedos que palpan se comprimen con cuidado hacia arriba y adentro para que palpen el hígado cuando desciende con la respiración .Estas maniobras se repiten en varias oportunidades; si no se percibe el borde inferior del hígado es probable que no está aumentado de tamaño. La percusión del hígado se inicia en la línea axilar anterior a nivel del 4to. espacio intercostal, siguiéndola hacia abajo hasta que la resonancia del pulmón sea sustituida por la matidez hepática. Luego se sigue esta matidez hasta que sea sustituida por el timpanismo abdominal.Habitualmente la zona de matidez hepática se extiende desde el 5to. espacio intercostal hasta el reborde costal.La percusión del borde inferior del hígado es obstaculizada, en ocasiones, por un colon distendido, sustituyendo la matidez por timpanismo (signo de Chilaiditi), que hay que tener la precaución de no confundir con el de un pneumoperitoneo.
La vesícula biliar normal no es palpable; si ésta se encuentra distendida puede palparse por debajo del borde inferior del hígado, inmediatamente por fuera del borde externo del músculo recto anterior del abdomen o más exactamente a nivel de la extremidad anterior de la décima costilla.
Bazo: de tamaño normal no es palpable. Con el explorador situado a la izquierda del paciente, colocado en decúbito supino, el bazo se explora insinuando la mano izquierda por debajo del reborde costal izquierdo en la línea axilar media, mientras el enfermo realiza una inspiración profunda. Esta maniobra se repite en varias oportunidades y si no se percibe nada, probablemente el bazo no está aumentado de tamaño. La maniobra de Shultze puede ser útil: se coloca al paciente en decúbito lateral derecho con el brazo izquierdo colocado sobre la cabeza y la pierna homolateral flexionada sobre el muslo y éste sobre el abdomen; el médico colocado a la izquierda del paciente, con su mano izquierda explora el hipocondrio izquierdo mientras el paciente realiza una inspiración profunda .También puede emplearse la percusión. La matidez esplénica se extiende desde la 9na. a la 11ma. costilla; sin embargo, esta zona puede estar enmascarada por el gas contenido en el estómago o el colon; por lo tanto, la presencia de la matidez en el área esplénica es evidente cuando existe esplenomegalia. Una zona de matidez que se extiende por encima de la 9na. costilla y por debajo de la 11ma., en la línea axilar media, es signo de esplenomegalia.
Riñones: la inspección del abdomen puede descubrir la presencia de tumoraciones en uno o ambos lados del abdomen en relación con un aumento de tamaño renal unilateral o bilateral. En la fosa lumbar aparecen signos inflamatorios agudos como tumor, rubor o dolor en relación con un absceso perinefrítico y además, equimosis en relación a un trauma renal. En lo que respecta a la palpación, los riñones normales no son palpables, excepto el riñón derecho que, en pacientes delgados, puede palparse en posición de pie como una masa ovoidea y lisa. Procedimiento bimanual de palpación: el paciente colocado en decúbito supino, relajado y el médico sentado del mismo lado del riñón que se explora, se coloca la mano izquierda, si se trata de palpar el riñón derecho, en la fosa renal y se ejerce sobre ella una presión moderada y constante. La mano derecha se coloca en la pared anterior del abdomen, por debajo del reborde costal y por fuera del borde externo del músculo recto anterior de ese lado. Los dedos deben quedar en un plano paralelo a la pared abdominal y el médico hace presión con la yema. La mano derecha debe ir profundizando hacia la pared posterior, hasta llegar a palpar el riñón de ese lado cuando está descendido o aumentado de tamaño . Maniobra de peloteo renal: consiste en producir con los dedos de la mano izquierda (posterior) impulsos bruscos y repetidos en la fosa lumbar, manteniendo la mano derecha (anterior) en el sitio descrito. Cuando existe un riñón palpable u otro tumor que hace contacto lumbar, la mano derecha (anterior) percibe una sensación de golpe. Cuando la maniobra es positiva, la mano derecha percibe en el abdomen un choque suave e intermitente, que corresponde al riñón que pelotea por el impulso impreso por la mano situada en la región lumbar.
Vejiga: la vejiga urinaria no se palpa si está vacía, sin embargo, si está llena se palpa por encima de la sínfisis del pubis como una masa ovoidea lisa y con matidez evidente a la percusión. La vejiga distendida se denomina en clínica globo vesical.
Colon: el colon ascendente y el ciego así como el colon descendente y el sigmoides, muchas veces pueden palparse. El ciego y colon derecho se perciben en el hemiabdomen derecho como una masa redondeada y blanda discretamente sensible. En algunas ocasiones se aprecia el peristaltismo audible y la masa palpable desaparece. El colon sigmoides en numerosas ocasiones se percibe como una masa tubular, elástica y estrecha que se extiende hacia abajo desde la fosa ilíaca izquierda hacia el pubis.Al final del examen electivo del abdomen deben explorarse las alteraciones de la sensibilidad parietal; un pellizcamiento suave en la piel o el pinchazo con una aguja en cada uno de los cuatro cuadrantes provoca un estímulo que se manifiesta por el brusco desplazamiento del ombligo hacia la zona estimulada.
Evaluación de los hallazgos patológicos
Aumento de volumen del hígado El aumento de tamaño del hígado en epigastrio e hipocondrio derecho, puede revelarse por la inspección en pacientes delgados y se hace ostensible a la palpación cuando el paciente está relajado. El borde inferior del hígado es romo en el cirrótico e irregular y nodular en el hepatoma primario o en el hígado metastásico. El aumento de volumen del hígado por debajo del reborde costal derecho puede determinarse por percusión, el agrandamiento hepático puede apreciarse midiendo la distancia entre el reborde costal y el borde hepático. La presencia de hepatomegalia induce al médico a buscar ictericia en la conjuntiva y en la piel; en esta última pueden aparecer excoriaciones debido al rascado que provoca el prurito por la acción de las sales biliares en las ictericias obstructivas. En pacientes con hepatopatía debe determinarse la presencia de telangectasias en la cara anterior del tórax, así como también eritema palmar en ambas manos y la presencia de venas distendidas en la pared abdominal, expresión de circulación colateral, cuyos signos se observan en la cirrosis hepática. Aumento de volumen de vesícula biliar La vesícula biliar aumentada de tamaño se palpa por debajo del reborde costal, como un tumor liso, periforme, en el hipocondrio derecho, que se desplaza hacia abajo durante la inspiración profunda. Habitualmente puede detectarse por fuera del borde externo del músculo recto, pero en pacientes delgados tiende a desplazarse hacia afuera y en ocasiones alcanza el flanco derecho. La vesícula biliar aumentada de tamaño y muy sensible es característica de la colecistitis aguda. Una vesiculomegalia no dolorosa asociada a un íctero obstructivo maligno por cáncer de la cabeza del páncreas o del ámpula de Váter se conoce en clínica con el nombre de signo de Courvoisier-Terrier. Si la vesícula biliar está crónicamente enferma por litiasis no le es posible distenderse por la fibrosis de sus paredes. Aumento de volumen del páncreas Sólo en pacientes en que el páncreas esté muy aumentado de tamaño y haga contacto con la pared abdominal anterior, se pueden obtener signos importantes al examen físico. La inspección del abdomen puede mostrar abombamiento en la región epigástrica, producido por tumores, quistes y seudoquistes que asienten en la cabeza de esta víscera; si la tumoración se ubica en cuerpo o cola, el agrandamiento es visible sobre el cuadrante superior izquierdo. A la palpación se constata la consistencia firme, dura, o en ocasiones pétreas, de los tumores malignos y la sensación de renitencia de los quistes y seudoquistes; es de señalar que estas lesiones no se desplazan con los cambios de posición, ni con maniobras manuales, por asentar en un órgano retroperitoneal. En pacientes con pancreatitis crónica es factible palpar variaciones en la consistencia, así como también palpar los latidos transmitidos por la aorta abdominal (Signo de Korte). En la pancreatitis aguda y en algunos tumores se han descrito numerosos puntos dolorosos. Mallet-Guy describió un método que investiga un punto doloroso sobre el hipocondrio izquierdo; para ello se coloca al paciente en decúbito lateral derecho con las piernas flexionadas. La extremidad de los dedos del médico situada a 3 ó 4 cm del reborde costal se coloca paralelamente al plano superficial, debajo de la parrilla costal; luego, girando hacia la profundidad, palpa directamente al páncreas por encima del estómago desplazado a la derecha.
Otro punto importante que se explora en la pancreatitis aguda es el signo de Mayo-Robson. Se describe como el punto doloroso a la palpación con el dedo índice en el punto medio de la bisectriz del ángulo recto del cuadrante superior izquierdo que une el ombligo con el reborde costal izquierdo. La percusión y auscultación del páncreas no brindan datos de interés.
Aumento de volumen del bazo La presencia de esplenomegalia ligera o moderada puede palparse como un impulso percibido en la punta de los dedos del que explora en el hipocondrio izquierdo, cuando el paciente inspira profundamente.
bazo aumentado de tamaño. Cuando la esplenomegalia es importante, el bazo ocupa casi todo el hipocondrio izquierdo y con frecuencia se nota en el borde del órgano una muesca neta, llamada muesca esplénica.
Puede existir duda sobre el diagnóstico anatómico de un tumor en hipocondrio izquierdo entre una esplenomegalia y un riñón izquierdo aumentado de tamaño. En general, el bazo es una víscera más anterior, de borde más agudo y el riñón es posterior, retroperitoneal y hace contacto lumbar. Cuando hay esplenomegalia, el médico debe buscar signos físicos de pancitopenia esplénica (hiperesplenismo); deben explorarse también las mucosas (conjuntiva) y la piel, en busca de palidez, púrpura e ictericia. Aumento de volumen del riñón Un riñón aumentado de tamaño se palpa fácilmente empleando la maniobra de Guyón. En pacientes delgados, el riñón derecho puede palparse en posición de pie, ya que en ocasiones desciende hasta la fosa ilíaca derecha, se obtiene con este examen las características morfológicas del órgano. A veces se percibe la forma en frijol que tiene el riñón aumentado de tamaño. La maniobra del peloteo permite percibir el riñón en la mano colocada en la pared anterior del abdomen; este procedimiento es muy importante, ya que hace posible diferenciar un riñón aumentado de volumen de una vesícula biliar agrandada o dilatada. Un aumento de tamaño de ambos riñones induce a pensar en enfermedad poliquística. El riñón conserva su posición posterior a pesar de estar aumentado grandemente de tamaño, como se aprecia en la hidronefrosis. Valoración de una masa abdominal El examinador ha de tener la seguridad de que lo que parece una masa abdominal, no es una estructura normal. Frente a la presencia de un tumor en hipogastrio en una mujer fértil, hay que sospechar que sea un embarazo; igualmente debe descartarse una vejiga distendida, para lo cual será necesario evacuarla. El promontorio lumbosacro prominente, en un paciente delgado, puede considerarse erróneamente una masa de la línea media infraumbilical, sobre todo cuando es sensible a la palpación; un examen cuidadoso demuestra las pulsaciones de la aorta inmediatamente por encima de la supuesta masa. En pacientes obesos es posible palpar una masa en epigastrio debido a un músculo recto contraído voluntariamente. Un nuevo examen cuidadoso con el paciente relajado, logra descartar esta posibilidad. La palpación de la aorta al nivel de epigastrio puede dar la impresión de un tumor pulsátil. Un aneurisma abdominal no solo pulsa; colocando un dedo a cada lado del tumor se puede percibir netamente su carácter expansible. Un tumor endurecido en el sigmoides puede ser un fecaloma y simular un tumor abdominal; en caso de duda se examinará al paciente después de un enema evacuante
En la valoración de un tumor abdominal es muy importante precisar su movilidad.
Los tumores que se desplazan hacia abajo con la respiración, es probable que guarden relación con el hígado o bazo y además, si se desplaza con la palpación probablemente sea vecino al hígado o bazo, o esté unido a una de estas estructuras. Los bultomas gástricos suelen tener cierta movilidad, los de colon ascendente y descendente son poco movibles. Un tumor fijo a la palpación hace sospechar la presencia de una masa pancreática o retroperitoneal y/o tumor maligno avanzado. Los tumores de intestino delgado y algunos tumores del ovario, suelen desplazarse libremente. Las masas localizadas en el mesenterio se mueven tranversalmente a la palpación, como el péndulo de un reloj, mientras que las situadas en el mesocolon transverso lo hacen en sentido vertical. La forma, consistencia y sensibilidad de un tumor tiene gran importancia. Una masa indolora, nodular, de consistencia pétrea, debe hacer sospechar un tumor maligno. Una masa redondeada, de superficie lisa, es probable que sea un quiste. Evaluación de líquido dentro del abdomen La presencia de gran cantidad de líquido en la cavidad abdominal se descubre provocando una onda líquida. El procedimiento es como sigue: el médico percute un flanco con el dedo de una mano y palpa en flanco opuesto con la palma de la otra mientras un asistente coloca el borde cubital de su mano verticalmente en la línea media del abdomen, impidiendo que la pared abdominal transmita el impulso. Cuando hay líquido se percibe el impulso en la mano que palpa el flanco opuesto (maniobra de Tarral)
Este signo puede ser positivo en pacientes con quistes de ovario gigantes. Hay que realizar el diagnóstico diferencial entre quiste de ovario y ascitis. En la ascitis el abdomen está uniformemente distendido, hay timpanismo en la cara anterior y matidez en ambos flancos del abdomen, mientras que en el quiste de ovario hay distensión asimétrica del abdomen, matidez en cara anterior y timpanismo en ambos flancos del abdomen, además, no existe matidez desplazable
Una maniobra importante para palpar un tumor en el abdomen, cuando existe líquido, es el signo del peloteo. Se comprime con cierta brusquedad el abdomen con los dedos en la región donde se sospecha la presencia del tumor; cuando el líquido se desplaza la masa que flota percute contra los dedos que palpan.
Hígado: habitualmente no es palpable, sin embargo, en pacientes delgados es factible percibir su borde inferior a nivel del reborde costal derecho.El procedimiento monomanual es como sigue: el médico colocado a la derecha del paciente coloca la mano paralela al reborde costal y se invita al paciente a respirar profundamente, pueden utilizarse los dedos y delimitar el borde inferior y obtener la impresión del tamaño, consistencia y superficie del hígado . Proyección de las vísceras en la pared abdominal Palpación monomanual del hígado Otro método de exploración es el siguiente: los dedos del examinador se colocan planos inmediatamente por debajo del reborde costal y se deprimen con los dedos de la otra mano. Se indica al paciente que haga una inspiración profunda y los dedos que palpan se comprimen con cuidado hacia arriba y adentro para que palpen el hígado cuando desciende con la respiración .Estas maniobras se repiten en varias oportunidades; si no se percibe el borde inferior del hígado es probable que no está aumentado de tamaño. La percusión del hígado se inicia en la línea axilar anterior a nivel del 4to. espacio intercostal, siguiéndola hacia abajo hasta que la resonancia del pulmón sea sustituida por la matidez hepática. Luego se sigue esta matidez hasta que sea sustituida por el timpanismo abdominal.Habitualmente la zona de matidez hepática se extiende desde el 5to. espacio intercostal hasta el reborde costal.La percusión del borde inferior del hígado es obstaculizada, en ocasiones, por un colon distendido, sustituyendo la matidez por timpanismo (signo de Chilaiditi), que hay que tener la precaución de no confundir con el de un pneumoperitoneo.
La vesícula biliar normal no es palpable; si ésta se encuentra distendida puede palparse por debajo del borde inferior del hígado, inmediatamente por fuera del borde externo del músculo recto anterior del abdomen o más exactamente a nivel de la extremidad anterior de la décima costilla.
Bazo: de tamaño normal no es palpable. Con el explorador situado a la izquierda del paciente, colocado en decúbito supino, el bazo se explora insinuando la mano izquierda por debajo del reborde costal izquierdo en la línea axilar media, mientras el enfermo realiza una inspiración profunda. Esta maniobra se repite en varias oportunidades y si no se percibe nada, probablemente el bazo no está aumentado de tamaño. La maniobra de Shultze puede ser útil: se coloca al paciente en decúbito lateral derecho con el brazo izquierdo colocado sobre la cabeza y la pierna homolateral flexionada sobre el muslo y éste sobre el abdomen; el médico colocado a la izquierda del paciente, con su mano izquierda explora el hipocondrio izquierdo mientras el paciente realiza una inspiración profunda .También puede emplearse la percusión. La matidez esplénica se extiende desde la 9na. a la 11ma. costilla; sin embargo, esta zona puede estar enmascarada por el gas contenido en el estómago o el colon; por lo tanto, la presencia de la matidez en el área esplénica es evidente cuando existe esplenomegalia. Una zona de matidez que se extiende por encima de la 9na. costilla y por debajo de la 11ma., en la línea axilar media, es signo de esplenomegalia.
Riñones: la inspección del abdomen puede descubrir la presencia de tumoraciones en uno o ambos lados del abdomen en relación con un aumento de tamaño renal unilateral o bilateral. En la fosa lumbar aparecen signos inflamatorios agudos como tumor, rubor o dolor en relación con un absceso perinefrítico y además, equimosis en relación a un trauma renal. En lo que respecta a la palpación, los riñones normales no son palpables, excepto el riñón derecho que, en pacientes delgados, puede palparse en posición de pie como una masa ovoidea y lisa. Procedimiento bimanual de palpación: el paciente colocado en decúbito supino, relajado y el médico sentado del mismo lado del riñón que se explora, se coloca la mano izquierda, si se trata de palpar el riñón derecho, en la fosa renal y se ejerce sobre ella una presión moderada y constante. La mano derecha se coloca en la pared anterior del abdomen, por debajo del reborde costal y por fuera del borde externo del músculo recto anterior de ese lado. Los dedos deben quedar en un plano paralelo a la pared abdominal y el médico hace presión con la yema. La mano derecha debe ir profundizando hacia la pared posterior, hasta llegar a palpar el riñón de ese lado cuando está descendido o aumentado de tamaño . Maniobra de peloteo renal: consiste en producir con los dedos de la mano izquierda (posterior) impulsos bruscos y repetidos en la fosa lumbar, manteniendo la mano derecha (anterior) en el sitio descrito. Cuando existe un riñón palpable u otro tumor que hace contacto lumbar, la mano derecha (anterior) percibe una sensación de golpe. Cuando la maniobra es positiva, la mano derecha percibe en el abdomen un choque suave e intermitente, que corresponde al riñón que pelotea por el impulso impreso por la mano situada en la región lumbar.
Vejiga: la vejiga urinaria no se palpa si está vacía, sin embargo, si está llena se palpa por encima de la sínfisis del pubis como una masa ovoidea lisa y con matidez evidente a la percusión. La vejiga distendida se denomina en clínica globo vesical.
Colon: el colon ascendente y el ciego así como el colon descendente y el sigmoides, muchas veces pueden palparse. El ciego y colon derecho se perciben en el hemiabdomen derecho como una masa redondeada y blanda discretamente sensible. En algunas ocasiones se aprecia el peristaltismo audible y la masa palpable desaparece. El colon sigmoides en numerosas ocasiones se percibe como una masa tubular, elástica y estrecha que se extiende hacia abajo desde la fosa ilíaca izquierda hacia el pubis.Al final del examen electivo del abdomen deben explorarse las alteraciones de la sensibilidad parietal; un pellizcamiento suave en la piel o el pinchazo con una aguja en cada uno de los cuatro cuadrantes provoca un estímulo que se manifiesta por el brusco desplazamiento del ombligo hacia la zona estimulada.
Evaluación de los hallazgos patológicos
Aumento de volumen del hígado El aumento de tamaño del hígado en epigastrio e hipocondrio derecho, puede revelarse por la inspección en pacientes delgados y se hace ostensible a la palpación cuando el paciente está relajado. El borde inferior del hígado es romo en el cirrótico e irregular y nodular en el hepatoma primario o en el hígado metastásico. El aumento de volumen del hígado por debajo del reborde costal derecho puede determinarse por percusión, el agrandamiento hepático puede apreciarse midiendo la distancia entre el reborde costal y el borde hepático. La presencia de hepatomegalia induce al médico a buscar ictericia en la conjuntiva y en la piel; en esta última pueden aparecer excoriaciones debido al rascado que provoca el prurito por la acción de las sales biliares en las ictericias obstructivas. En pacientes con hepatopatía debe determinarse la presencia de telangectasias en la cara anterior del tórax, así como también eritema palmar en ambas manos y la presencia de venas distendidas en la pared abdominal, expresión de circulación colateral, cuyos signos se observan en la cirrosis hepática. Aumento de volumen de vesícula biliar La vesícula biliar aumentada de tamaño se palpa por debajo del reborde costal, como un tumor liso, periforme, en el hipocondrio derecho, que se desplaza hacia abajo durante la inspiración profunda. Habitualmente puede detectarse por fuera del borde externo del músculo recto, pero en pacientes delgados tiende a desplazarse hacia afuera y en ocasiones alcanza el flanco derecho. La vesícula biliar aumentada de tamaño y muy sensible es característica de la colecistitis aguda. Una vesiculomegalia no dolorosa asociada a un íctero obstructivo maligno por cáncer de la cabeza del páncreas o del ámpula de Váter se conoce en clínica con el nombre de signo de Courvoisier-Terrier. Si la vesícula biliar está crónicamente enferma por litiasis no le es posible distenderse por la fibrosis de sus paredes. Aumento de volumen del páncreas Sólo en pacientes en que el páncreas esté muy aumentado de tamaño y haga contacto con la pared abdominal anterior, se pueden obtener signos importantes al examen físico. La inspección del abdomen puede mostrar abombamiento en la región epigástrica, producido por tumores, quistes y seudoquistes que asienten en la cabeza de esta víscera; si la tumoración se ubica en cuerpo o cola, el agrandamiento es visible sobre el cuadrante superior izquierdo. A la palpación se constata la consistencia firme, dura, o en ocasiones pétreas, de los tumores malignos y la sensación de renitencia de los quistes y seudoquistes; es de señalar que estas lesiones no se desplazan con los cambios de posición, ni con maniobras manuales, por asentar en un órgano retroperitoneal. En pacientes con pancreatitis crónica es factible palpar variaciones en la consistencia, así como también palpar los latidos transmitidos por la aorta abdominal (Signo de Korte). En la pancreatitis aguda y en algunos tumores se han descrito numerosos puntos dolorosos. Mallet-Guy describió un método que investiga un punto doloroso sobre el hipocondrio izquierdo; para ello se coloca al paciente en decúbito lateral derecho con las piernas flexionadas. La extremidad de los dedos del médico situada a 3 ó 4 cm del reborde costal se coloca paralelamente al plano superficial, debajo de la parrilla costal; luego, girando hacia la profundidad, palpa directamente al páncreas por encima del estómago desplazado a la derecha.
Otro punto importante que se explora en la pancreatitis aguda es el signo de Mayo-Robson. Se describe como el punto doloroso a la palpación con el dedo índice en el punto medio de la bisectriz del ángulo recto del cuadrante superior izquierdo que une el ombligo con el reborde costal izquierdo. La percusión y auscultación del páncreas no brindan datos de interés.
Aumento de volumen del bazo La presencia de esplenomegalia ligera o moderada puede palparse como un impulso percibido en la punta de los dedos del que explora en el hipocondrio izquierdo, cuando el paciente inspira profundamente.
bazo aumentado de tamaño. Cuando la esplenomegalia es importante, el bazo ocupa casi todo el hipocondrio izquierdo y con frecuencia se nota en el borde del órgano una muesca neta, llamada muesca esplénica.
Puede existir duda sobre el diagnóstico anatómico de un tumor en hipocondrio izquierdo entre una esplenomegalia y un riñón izquierdo aumentado de tamaño. En general, el bazo es una víscera más anterior, de borde más agudo y el riñón es posterior, retroperitoneal y hace contacto lumbar. Cuando hay esplenomegalia, el médico debe buscar signos físicos de pancitopenia esplénica (hiperesplenismo); deben explorarse también las mucosas (conjuntiva) y la piel, en busca de palidez, púrpura e ictericia. Aumento de volumen del riñón Un riñón aumentado de tamaño se palpa fácilmente empleando la maniobra de Guyón. En pacientes delgados, el riñón derecho puede palparse en posición de pie, ya que en ocasiones desciende hasta la fosa ilíaca derecha, se obtiene con este examen las características morfológicas del órgano. A veces se percibe la forma en frijol que tiene el riñón aumentado de tamaño. La maniobra del peloteo permite percibir el riñón en la mano colocada en la pared anterior del abdomen; este procedimiento es muy importante, ya que hace posible diferenciar un riñón aumentado de volumen de una vesícula biliar agrandada o dilatada. Un aumento de tamaño de ambos riñones induce a pensar en enfermedad poliquística. El riñón conserva su posición posterior a pesar de estar aumentado grandemente de tamaño, como se aprecia en la hidronefrosis. Valoración de una masa abdominal El examinador ha de tener la seguridad de que lo que parece una masa abdominal, no es una estructura normal. Frente a la presencia de un tumor en hipogastrio en una mujer fértil, hay que sospechar que sea un embarazo; igualmente debe descartarse una vejiga distendida, para lo cual será necesario evacuarla. El promontorio lumbosacro prominente, en un paciente delgado, puede considerarse erróneamente una masa de la línea media infraumbilical, sobre todo cuando es sensible a la palpación; un examen cuidadoso demuestra las pulsaciones de la aorta inmediatamente por encima de la supuesta masa. En pacientes obesos es posible palpar una masa en epigastrio debido a un músculo recto contraído voluntariamente. Un nuevo examen cuidadoso con el paciente relajado, logra descartar esta posibilidad. La palpación de la aorta al nivel de epigastrio puede dar la impresión de un tumor pulsátil. Un aneurisma abdominal no solo pulsa; colocando un dedo a cada lado del tumor se puede percibir netamente su carácter expansible. Un tumor endurecido en el sigmoides puede ser un fecaloma y simular un tumor abdominal; en caso de duda se examinará al paciente después de un enema evacuante
En la valoración de un tumor abdominal es muy importante precisar su movilidad.
Los tumores que se desplazan hacia abajo con la respiración, es probable que guarden relación con el hígado o bazo y además, si se desplaza con la palpación probablemente sea vecino al hígado o bazo, o esté unido a una de estas estructuras. Los bultomas gástricos suelen tener cierta movilidad, los de colon ascendente y descendente son poco movibles. Un tumor fijo a la palpación hace sospechar la presencia de una masa pancreática o retroperitoneal y/o tumor maligno avanzado. Los tumores de intestino delgado y algunos tumores del ovario, suelen desplazarse libremente. Las masas localizadas en el mesenterio se mueven tranversalmente a la palpación, como el péndulo de un reloj, mientras que las situadas en el mesocolon transverso lo hacen en sentido vertical. La forma, consistencia y sensibilidad de un tumor tiene gran importancia. Una masa indolora, nodular, de consistencia pétrea, debe hacer sospechar un tumor maligno. Una masa redondeada, de superficie lisa, es probable que sea un quiste. Evaluación de líquido dentro del abdomen La presencia de gran cantidad de líquido en la cavidad abdominal se descubre provocando una onda líquida. El procedimiento es como sigue: el médico percute un flanco con el dedo de una mano y palpa en flanco opuesto con la palma de la otra mientras un asistente coloca el borde cubital de su mano verticalmente en la línea media del abdomen, impidiendo que la pared abdominal transmita el impulso. Cuando hay líquido se percibe el impulso en la mano que palpa el flanco opuesto (maniobra de Tarral)
Este signo puede ser positivo en pacientes con quistes de ovario gigantes. Hay que realizar el diagnóstico diferencial entre quiste de ovario y ascitis. En la ascitis el abdomen está uniformemente distendido, hay timpanismo en la cara anterior y matidez en ambos flancos del abdomen, mientras que en el quiste de ovario hay distensión asimétrica del abdomen, matidez en cara anterior y timpanismo en ambos flancos del abdomen, además, no existe matidez desplazable
Una maniobra importante para palpar un tumor en el abdomen, cuando existe líquido, es el signo del peloteo. Se comprime con cierta brusquedad el abdomen con los dedos en la región donde se sospecha la presencia del tumor; cuando el líquido se desplaza la masa que flota percute contra los dedos que palpan.
Examen del abdomen agudo
Inspección La actitud que presenta el paciente en la cama es de suma importancia. El enfermo con cólico intenso, debido a una oclusión intestinal, está sumamente intranquilo cuando aparece el dolor; sin embargo, en pacientes con peritonitis severa por úlcera péptica gastroduodenal perforada permanece tranquilo, ya que cualquier movimiento le produce dolor en el abdomen. La excursión de la pared abdominal a la respiración se encuentra limitada cuando existe peritonitis de cualquier naturaleza. El dolor en el abdomen provocado por la tos permite al médico ubicar el sitio de más dolor; la presencia de dolor en todo el abdomen expresa que el enfermo es portador de una peritonitis generalizada; sin embargo, cuando está localizado en un puntoselectivo, por ejemplo, en fosa ilíaca derecha, corresponde a una inflamación peritoneal posiblemente por apendicitis aguda. La facies expresa la gravedad del paciente. La infección abdominal severa se traduce en la facies peritoneal: piel terrosa, ojos hundidos, aleteo nasal y polipnea. Después de la inspección del abdomen hay que examinar la región inguinal-crural, para que no pase inadvertida una hernia atascada o estrangulada. Palpación La palpación del abdomen se efectúa con sumo cuidado, tratando de evitar molestias al paciente; las manos deben tener una temperatura apropiada, para evitar la contractura involuntaria del abdomen; se debe empezar a palpar por el punto más alejado de la zona de máximo dolor, y la presión debe ser suave y con el pulpejo de los dedos. Por la palpación se identifica la intensidad del dolor y la rigidez de la pared abdominal anterior, se localiza cualquier zona dolorosa o de hiperestesia, y se define la existencia de un tumor intraabdominal. La rigidez total de ambos músculos rectos señala irritación peritoneal difusa, como aparece en la peritonitis generalizada por úlcera gastroduodenal perforada. La rigidez segmentaria de un músculo recto limitado a un cuadrante, se encuentra al comienzo de la peritonitis y en la zona de la pared abdominal, donde se proyecta la víscera inflamada; por ejemplo, la FID en la apendicitis aguda y en el hipocondrio derecho en la colecistitis aguda. Es de señalar que en la génesis de la defensa muscular interviene un factor psicológico; en algunos niños, adolescentes y adultos aprehensivos, el abdomen se mantiene contracturado aunque no exista enfermedad importante dentro del mismo. La palpación del abdomen se completa con el examen cuidadoso de los flancos, ángulos costovertebrales y parte baja de la jaula torácica. La palpación firme con un dedo en los últimos espacios intercostales permite describir dolor a la presión, que hace sospechar la presencia de una enfermedad torácica simulando un abdomen agudo. Percusión
Inspección La actitud que presenta el paciente en la cama es de suma importancia. El enfermo con cólico intenso, debido a una oclusión intestinal, está sumamente intranquilo cuando aparece el dolor; sin embargo, en pacientes con peritonitis severa por úlcera péptica gastroduodenal perforada permanece tranquilo, ya que cualquier movimiento le produce dolor en el abdomen. La excursión de la pared abdominal a la respiración se encuentra limitada cuando existe peritonitis de cualquier naturaleza. El dolor en el abdomen provocado por la tos permite al médico ubicar el sitio de más dolor; la presencia de dolor en todo el abdomen expresa que el enfermo es portador de una peritonitis generalizada; sin embargo, cuando está localizado en un puntoselectivo, por ejemplo, en fosa ilíaca derecha, corresponde a una inflamación peritoneal posiblemente por apendicitis aguda. La facies expresa la gravedad del paciente. La infección abdominal severa se traduce en la facies peritoneal: piel terrosa, ojos hundidos, aleteo nasal y polipnea. Después de la inspección del abdomen hay que examinar la región inguinal-crural, para que no pase inadvertida una hernia atascada o estrangulada. Palpación La palpación del abdomen se efectúa con sumo cuidado, tratando de evitar molestias al paciente; las manos deben tener una temperatura apropiada, para evitar la contractura involuntaria del abdomen; se debe empezar a palpar por el punto más alejado de la zona de máximo dolor, y la presión debe ser suave y con el pulpejo de los dedos. Por la palpación se identifica la intensidad del dolor y la rigidez de la pared abdominal anterior, se localiza cualquier zona dolorosa o de hiperestesia, y se define la existencia de un tumor intraabdominal. La rigidez total de ambos músculos rectos señala irritación peritoneal difusa, como aparece en la peritonitis generalizada por úlcera gastroduodenal perforada. La rigidez segmentaria de un músculo recto limitado a un cuadrante, se encuentra al comienzo de la peritonitis y en la zona de la pared abdominal, donde se proyecta la víscera inflamada; por ejemplo, la FID en la apendicitis aguda y en el hipocondrio derecho en la colecistitis aguda. Es de señalar que en la génesis de la defensa muscular interviene un factor psicológico; en algunos niños, adolescentes y adultos aprehensivos, el abdomen se mantiene contracturado aunque no exista enfermedad importante dentro del mismo. La palpación del abdomen se completa con el examen cuidadoso de los flancos, ángulos costovertebrales y parte baja de la jaula torácica. La palpación firme con un dedo en los últimos espacios intercostales permite describir dolor a la presión, que hace sospechar la presencia de una enfermedad torácica simulando un abdomen agudo. Percusión
la percusión del abdomen es útil para demostrar una zona de hipersensibilidad confirmada ya por la palpación (signo de Grassman). El borramiento de la matidez hepática, entre la 7mo. y 11no. espacio intercostal en la línea axilar media, permite demostrar la presencia de aire libre en la cavidad abdominal, denominado neumoperitoneo, debido a perforación gastroduodenal por una úlcera péptica o perforación del colon por diverticulitis y neoplasia maligna; es poco frecuente el neumoperitoneo por perforación de intestino delgado. El borramiento de la matidez hepática en pacientes con gran distensión del intestino no tiene valor, debido a que el ángulo hepático del colon se interpone entre el hígado y la pared abdominal (signo de Chilaiditi). Auscultación es importante la auscultación del abdomen para determinar la presencia de los ruidos hidroaéreos y sus características estetoacústicas en relación con su frecuencia, intensidad, tono y timbre. Con la presencia de pus, sangre y/o contenido intestinal dentro del abdomen, los ruidos hidroaéreos están ausentes o disminuidos a causa de un íleo paralítico.